¿Qué es la apnea obstructiva del sueño?
La palabra apnea, del griego antiguo “ἄπνοια” (ápnoia), significa «ausencia de respiración». La AOS es el trastorno respiratorio del sueño más común en la población general adulta y se caracteriza por episodios repetitivos de paradas respiratorias (apneas) durante el sueño de más de 10 segundos de duración (1,2). Dependiendo del número de paradas respiratorias por hora de sueño, lo que se conoce como índice de apnea-hipopnea (IAH), las personas pueden ser diagnosticadas con AOS leve (entre 5 y 15 apneas-hipopneas por hora), moderada (entre 15 y 30 apneas-hipopneas por hora) o severa (más de 30 apneas-hipopneas por hora). En casos muy graves, la persona puede presentar hasta más de 100 paradas respiratorias por hora de sueño, algunas incluso de más de 2 minutos de duración. Estas pausas respiratorias producen constantes episodios de hipoxia e hipercapnia, es decir, falta de oxígeno y exceso de dióxido de carbono en el organismo, a lo que el cerebro responde con “microdespertares”. Es decir, la persona se despierta constantemente para volver a respirar (1,2). Por ello, el síntoma principal de la AOS es la somnolencia diurna (la persona no consigue mantener un sueño profundo y reparador y se encuentra cansada y agotada durante el día).
¿Cuáles son los principales síntomas de la apnea obstructiva del sueño?
Por la noche, los síntomas más frecuentes de la AOS son los ronquidos fuertes, episodios observados de paradas respiratorias, despertares bruscos con jadeos o atragantamiento, nocturia (despertares frecuentes por necesidad de orinar) y sensación de sueño no reparador y/o insomnio (1,2). Durante el día, el síntoma más habitual de las personas adultas con este trastorno es la hipersomnia o somnolencia excesiva, es decir, la incapacidad para mantenerse despierto al realizar actividades diarias cotidianas como ver la televisión, leer un libro, estar sentado e, incluso, conducir (1,2). La somnolencia diurna, a su vez, se asocia con otros síntomas tales como alteración y disminución de la atención, memoria y rendimiento, alteraciones del estado de ánimo e irritabilidad, dolor de cabeza matutino y alteraciones sexuales con impotencia (1,2).
¿Cuáles son las causas de este trastorno respiratorio del sueño?
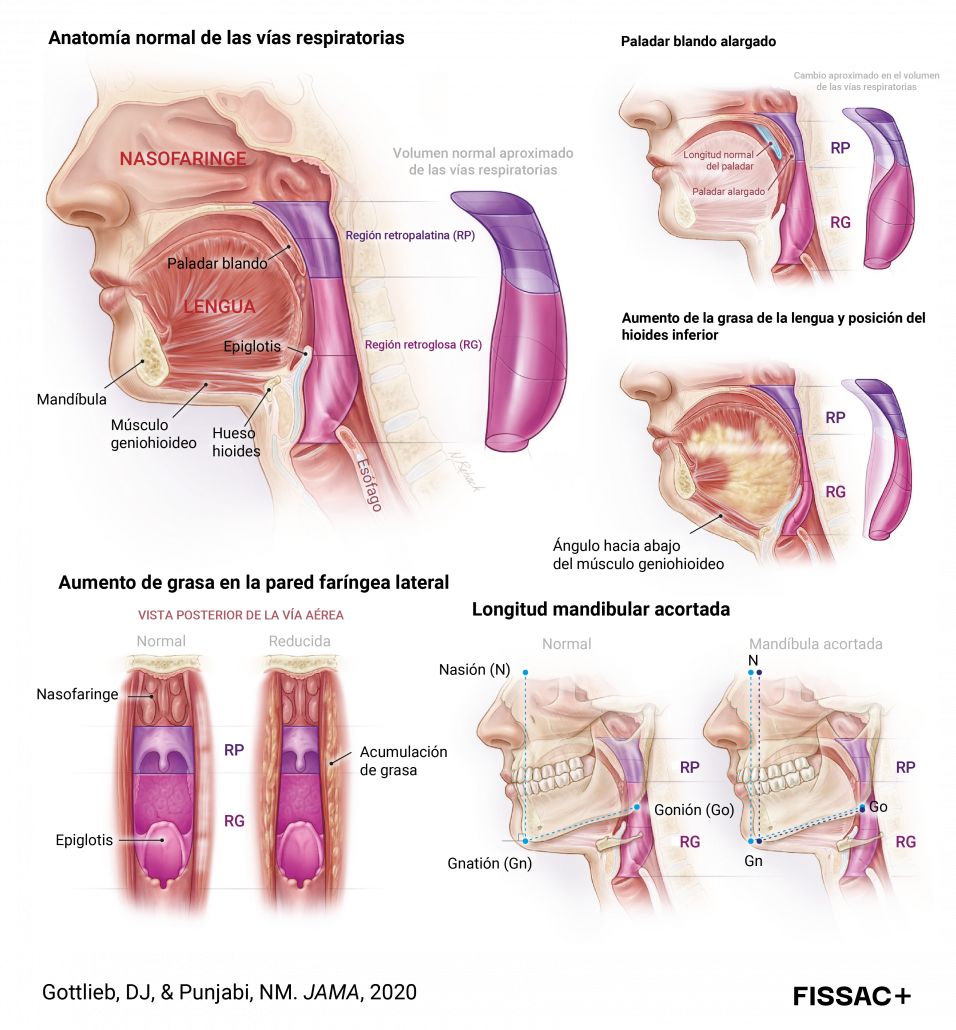
La AOS se produce por un bloqueo parcial o total de las vías aéreas superiores durante el sueño que resulta en una reducción significativa (hipopnea) o cese completo (apnea) del flujo aéreo, a pesar de mantenerse el esfuerzo respiratorio (1,2). Estos colapsos se deben a un estrechamiento de las vías aéreas superiores producido por una serie de factores anatómicos y/o fisiopatológicos o funcionales (Figura 1). En cuanto a factores anatómicos, el estrechamiento de la garganta y obstrucción de la respiración se puede deber a alteraciones dentofaciales como la retrognatia mandibular o mentón retraído, lo que empuja la lengua hacia atrás y obstruye el flujo aéreo. Como factores fisiopatológicos podemos encontrar el deterioro y la relajación excesiva de los músculos de las vías respiratorias superiores causados por distintos factores como la obesidad, el síndrome metabólico, la diabetes, el alcohol o el tabaquismo. Estos factores contribuyen a la inflamación y/o acumulación de grasa en las paredes y músculos de las vías respiratorias, lo que resulta en un estrechamiento y bloqueo de éstas.
¿Cuáles son las tasas de prevalencia y los factores de riesgo de la apnea obstructiva del sueño?
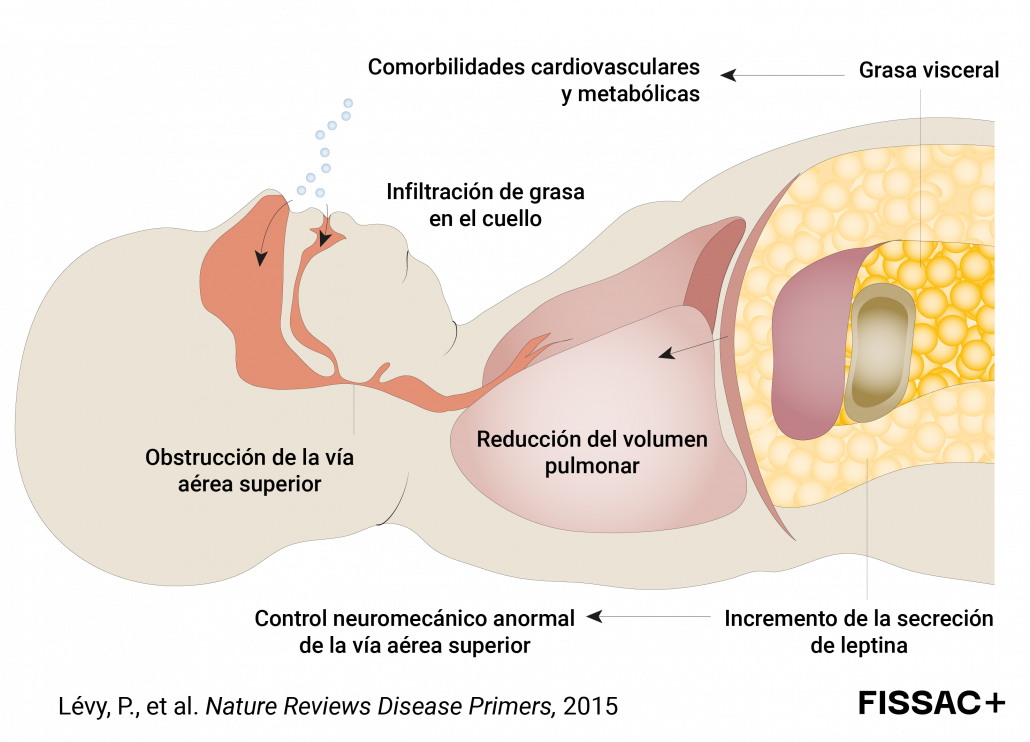
Actualmente, la AOS se considera globalmente un problema importante de salud pública, no sólo por su gravedad y enfermedades asociadas sino también por su alta prevalencia. Según las últimas estimaciones publicadas en la prestigiosa revista científica Lancet Respiratory Medicine (3), cerca de mil millones de personas de entre 30 y 69 años sufren de esta complicación a nivel mundial, de las que 425 millones son casos de AOS moderada-grave (Figura 2). Tan sólo en España, los datos más recientes señalan que más de 9 millones de adultos (35%) padecen este trastorno, de los que 4 millones (16%) presentan AOS moderada-grave (3). Esta alta y creciente prevalencia se debe principalmente al aumento exponencial del sobrepeso y la obesidad, principales factores de riesgo de la AOS (2). Estos factores predisponen a la AOS debido a la acumulación de tejido adiposo al nivel de cuello/garganta, lo que aumenta la obstrucción de las vías respiratorias, y al aumento de la presión abdominal, lo que disminuye el volumen pulmonar (Figura 3). Además, la acumulación de grasa también puede alterar el control neuromecánico de las vías respiratorias superiores a través de los efectos específicos de la leptina; hormona con un papel fundamental en la regulación de la respiración. Por otra parte, el exceso de grasa visceral está implicado en la aparición y desarrollo de las enfermedades cardiometabólicas asociadas a la AOS (p. ej. diabetes). Otros factores de riesgo principales son tener una edad avanzada, ser hombre y los hábitos de vida no saludables como dieta hipercalórica y sedentarismo, consumo de tabaco y alcohol.

¿Cuáles son las enfermedades asociadas a la apnea obstructiva del sueño?
Los episodios repetitivos de falta de oxígeno y exceso de dióxido de carbono en el organismo, así como la constante interrupción del sueño, contribuyen a la elevación de la presión arterial, desregulaciones metabólicas e inflamación sistémica (1,2). Estas anormalidades son precursoras del desarrollo de numerosas alteraciones y enfermedades graves tales como la hipertensión, diabetes, hiperlipidemia, enfermedades coronarias y cerebrovasculares e, incluso, cáncer. Por lo tanto, la AOS está asociada con un aumento significativo de morbilidad y mortalidad por todas las causas, incluyendo accidentes laborales y de carretera debido principalmente a la somnolencia diurna.
¿Cuál es el tratamiento estándar de la apnea obstructiva del sueño?
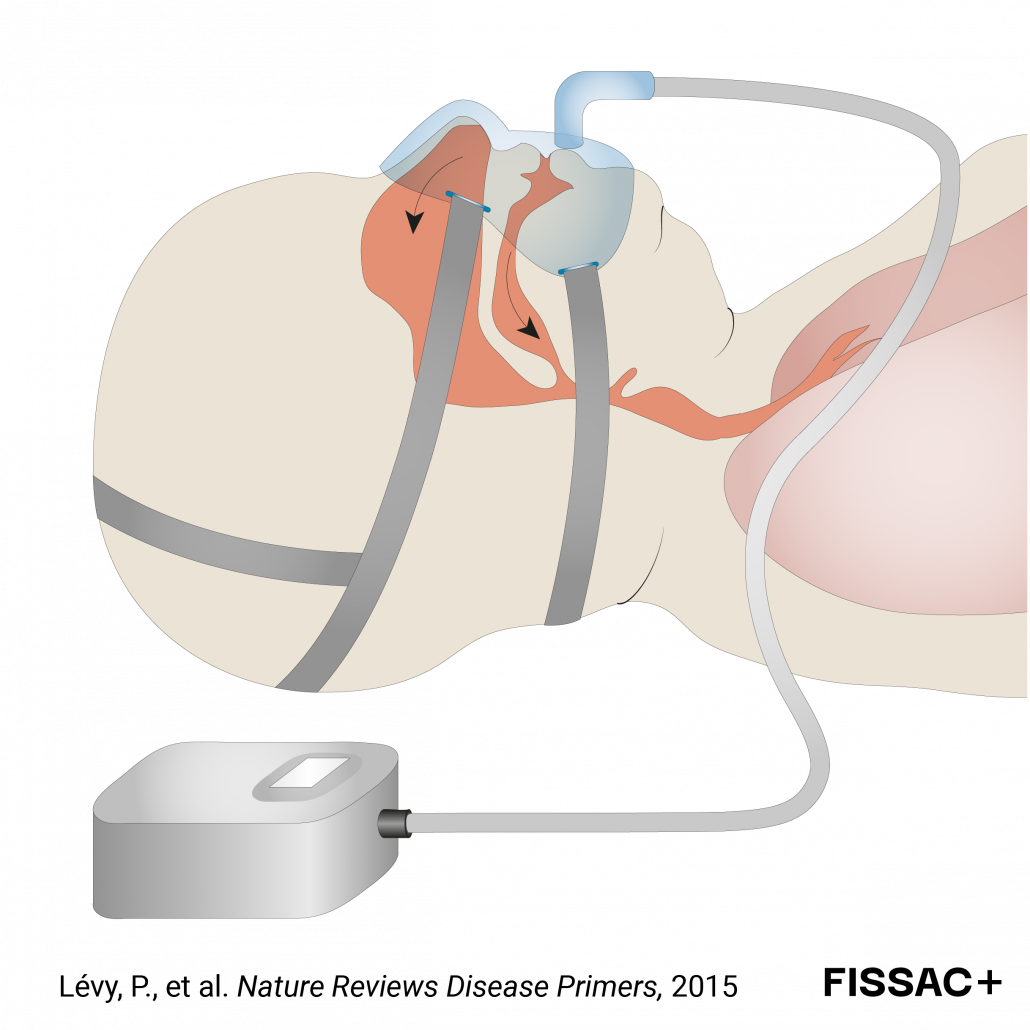
Hasta la actualidad, la AOS se ha considerado como una enfermedad crónica, tratándose de manera estándar mediante un dispositivo de presión positiva continua en las vías respiratorias, comúnmente conocido como CPAP (por sus siglas en inglés, continuous positive airway pressure). Este tratamiento consiste en un dispositivo mecánico que suministra aire a presión en las vías respiratorias superiores a través de una mascarilla que se coloca en la nariz o sobre la nariz y boca para que éstas no se obstruyan durante el sueño (Figura 4). Sin embargo, aunque la CPAP es la técnica más utilizada para tratar la AOS y resulta eficaz para reducir las apneas y sus síntomas, éste es un tratamiento de uso diario y crónico y las tasas de cumplimiento no son las adecuadas; con tasas de abandono del tratamiento de hasta el 30-40% (4). Además, es importante señalar que los beneficios a largo plazo del uso de la CPAP, más allá de la reducción de las paradas respiratorias, son inciertos ya que este tratamiento no se dirige a las principales causas de la AOS: la obesidad y los hábitos de vida no saludables (5). Por el contrario, estudios recientes han demostrado que tratamientos conductuales de pérdida de peso a través de dieta y ejercicio físico, alternativos o combinados con CPAP, parecen mejorar sustancialmente la gravedad de la AOS y los síntomas asociados (6). No obstante, estos tratamientos, aunque sugeridos, aún no están incluidos como recomendaciones estándar en las guías de práctica clínica actuales.
Pérdida de peso y cambio de hábitos de vida: ¿posible panacea?
El estudio INTERAPNEA (Interdisciplinary Weight Loss and Lifestyle Intervention for Obstructive Sleep Apnea) (7), publicado recientemente en la prestigiosa revista médica JAMA Network Open (8), ha demostrado por primera vez que la AOS no es una enfermedad crónica y puede remitir en la mayoría de los casos tras una intervención de pérdida de peso y cambio de hábitos de vida. En este estudio en el que hemos participado investigadores de la Universidad de Granada y el Hospital Virgen de las Nieves (Granada), aplicamos una intervención interdisciplinar de pérdida de peso y cambio de hábitos de vida de ocho semanas de duración e investigamos su eficacia para reducir la AOS moderada-grave y las alteraciones y enfermedades asociadas.
Dicha intervención incluyó cambio de hábitos de alimentación (educación nutricional sin uso de dietas individualizadas o de restricción calórica), ejercicio aeróbico de intensidad moderada (andar; aumentando de forma semanal el 15% de los pasos diarios), higiene de sueño (aumento de prácticas y conductas facilitadoras de sueño y evitación de aquellas que lo dificultan tales como horario de sueño irregular y/o ambiente de sueño inadecuado) y reducción y abandono del consumo de tabaco y alcohol. Cada componente incluyó sesiones semanales de 60-90 minutos de duración, en formato grupal, dirigidas y supervisadas por profesionales en cada área: expertos en ejercicio físico, nutrición, sueño, psicólogos y médicos. El factor clave de la intervención, común a todos los componentes, fue el uso de técnicas de cambio de conducta como la motivación, establecimiento de metas y plan de acción, autocontrol, resolución de problemas y habilidades sociales, autoeficacia, y mantenimiento y prevención de recaídas.
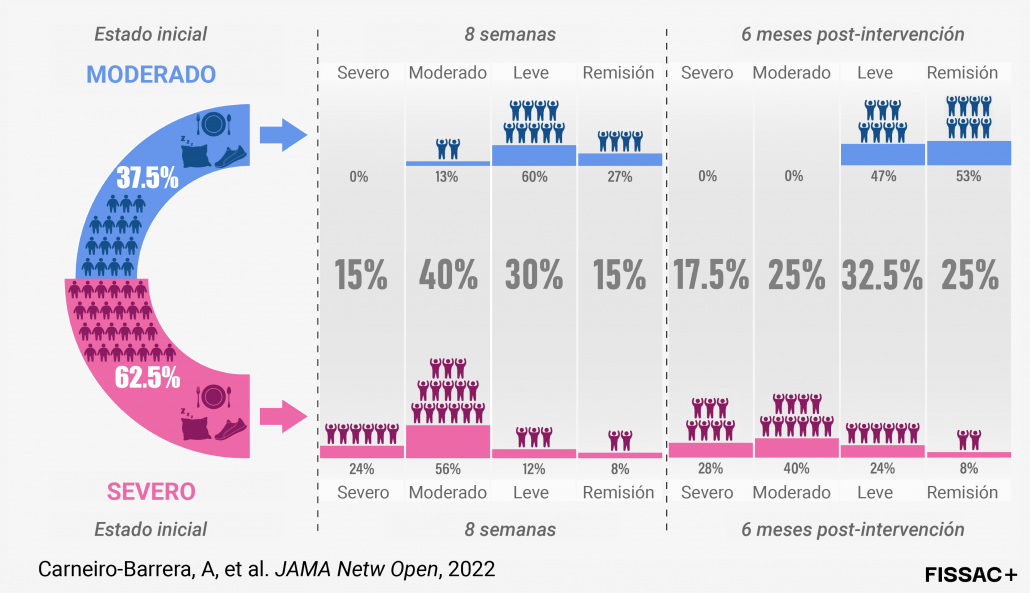
Al finalizar la intervención, después de 2 meses, los participantes con AOS moderada-grave y sobrepeso/obesidad redujeron un 51% el número de apneas-hipopneas (21 eventos menos por hora de media), y un 45% de los participantes pudieron dejar de utilizar la CPAP para dormir (Figura 5). A los 6 meses de seguimiento, los participantes no sólo mantuvieron los beneficios, sino que siguieron mejorando: mostraron una reducción del 57% en el número de apneas-hipopneas y un 62% de los participantes recibió el alta médica y dejó de utilizar la CPAP. Además, a los 6 meses de seguimiento, los participantes también mejoraron significativamente el peso y su composición corporal, mostrando reducciones del 7% en peso corporal (7,1 kg), 19% en masa grasa (6,5 kg) y 26% en grasa visceral (268 g). En cuanto al riesgo cardiometabólico, se encontraron reducciones en los niveles de glucosa, colesterol, triglicéridos y presión arterial. Tan sólo teniendo en cuenta las reducciones en presión arterial, los participantes redujeron un 40% su riesgo de muerte por enfermedad cardiovascular. Así mismo, también se encontraron mejoras significativas en la realización de actividades diarias y estado de ánimo, aptitud física, comportamiento dietético y, consecuentemente, en la calidad de vida de los participantes.
Suscríbete para disfrutar de todo el contenido.
Regálate Fissac
con un 50% el primer año
Aprovecha un 50% de descuento el primer año. En lugar de 69,99€, pagas 34,99€ (2,9€/mes). Regálate ciencia.
Sumérgete en la profundidad de Fissac y disfruta de todo lo que tenemos para ofrecerte. Suscríbete ahora y aprende con rigor científico con los audio-artículos, webinars, masterclass y Fissac Magazine
Cancela tu suscripción cuando quieras sin compromiso. Oferta para una suscripción anual de Fissac; solo disponible para nuevos suscriptores. Para una suscripción mensual, se cobrará automáticamente por adelantado a su método de pago la tarifa de 7,00€ cada mes. Para una suscripción anual, se cobrará automáticamente por adelantado a su método de pago la tarifa introductoria de 34,99€ el primer año y 69,99€ el resto. Su suscripción continuará hasta que la cancele. La cancelación entra en vigencia al final de su período de facturación actual. Impuestos incluidos en el precio de la suscripción. Los términos de la oferta están sujetos a cambios.
De esta manera, INTERAPNEA demuestra que la AOS no es una enfermedad crónica en la mayoría de los casos y que puede remitir mediante una intervención interdisciplinar de pérdida de peso y cambio de hábitos de vida. Dicha intervención, alternativa o combinada con la CPAP, debería de ser el tratamiento estándar para este trastorno respiratorio del sueño cada vez más prevalente en la población general.
Conclusiones
La AOS es un trastorno respiratorio grave del sueño con una alta prevalencia en la población general y con numerosas alteraciones y enfermedades cardiometabólicas graves asociadas. Aunque el tratamiento estándar más utilizado es la CPAP y éste resulta eficaz para reducir las apneas-hipopneas, se trata de un tratamiento crónico y no se dirige a los factores de riesgo principales de la AOS: la obesidad y los hábitos de vida no saludables. Evidencia reciente muestra que una intervención interdisciplinar centrada en la pérdida de peso y el cambio de hábitos de vida puede ser eficaz no sólo para mejorar la gravedad de la AOS sino también la composición corporal, el riesgo cardiometabólico, el funcionamiento diario y estado de ánimo, la aptitud física, el comportamiento dietético y, en general, la calidad de vida de pacientes con AOS moderada-grave y sobrepeso/obesidad. Por ello, este tipo de intervenciones, combinadas o no con CPAP, deberían fomar parte del tratamiento estándar para esta enfermedad.
Referencias:
- Gottlieb DJ, Punjabi NM. Diagnosis and management of obstructive sleep apnea: a review. JAMA 2020;323(14):1389-400.
- Lévy P, Kohler M, McNicholas WT, et al. Obstructive sleep apnoea syndrome. Nat Rev Dis Primers. 2015;1:15015.
- Benjafield AV, Ayas NT, Eastwood PR, et al. Estimation of the global prevalence and burden of obstructive sleep apnoea: a literature-based analysis. Lancet Respir Med 2019;7(8):687-98.
- Rotenberg BW, Murariu D, Pang KP. Trends in CPAP adherence over twenty years of data collection: a flattened curve. J Otolaryngol Head Neck Surg. 2016;45(1):43.
- Hudgel DW, Patel SR, Ahasic AM, et al. The role of weight management in the treatment of adult obstructive sleep apnea: an official American Thoracic Society clinical practice guideline. Am J Respir Crit Care Med 2018;198(6):e70-e87.
- Carneiro-Barrera A, Díaz-Román A, Guillén-Riquelme A, Buela-Casal G. Weight loss and lifestyle interventions for obstructive sleep apnoea in adults: Systematic review and meta-analysis. Obes Rev 2019;20(5):750-762.
- Carneiro-Barrera A, Amaro-Gahete FJ, Díaz-Román, A, et al. Interdisciplinary weight loss and lifestyle intervention for obstructive sleep apnoea in adults: rationale, design and methodology of the INTERAPNEA study. Nutrients 2019;11(9):2227.
- Carneiro-Barrera A, Amaro-Gahete FJ, Guillén-Riquelme A, et al. Effect of an interdisciplinary weight loss and lifestyle intervention on obstructive sleep apnea severity: The INTERAPNEA randomized clinical trial. JAMA Netw Open. 2022;5(4):e228212.

